 |
||
 |
||
|
|
 |
|
Остановка сердца и дыхания у ребенка до 1 года
Что нужно знать
Описанные ниже приемы восстановления сердечной деятельности и дыхания никогда не заменят навыков, приобретенных в ходе специального обучения: специальная подготовка позволяет проводить реанимацию гораздо успешнее.Если нарушения дыхания вызваны инородным телом, см. «Инородное тело в дыхательных путях у ребенка до 1 года, с потерей сознания».
Чего не следует делать
Если сердце у ребенка бьется, надавливаний на грудную клетку делать не нужно: это может привести к остановке сердца.Если вы подозреваете у ребенка травму позвоночника, не двигайте его голову и шею, когда определяете, дышит ли он.
Когда обращаться к врачу
Если рядом есть другой человек, пусть один из вас немедленно вызывает неотложную помощь, а другой начинает сердечно-легочную реанимацию.Если вы оказались в одиночестве, зовите на помощь. Если вы владеете реанимационными приемами, выполняйте их в течение 1 минуты, а затем вызовите неотложную помощь.
Если рядом с вами никого нет и вы не владеете приемами сердечно-легочной реанимации, немедленно вызовите неотложную помощь.
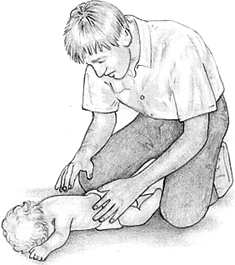
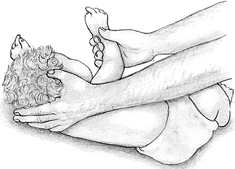
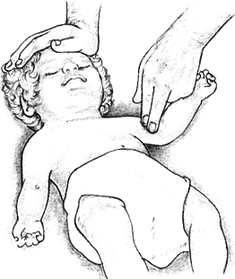
Чтобы освободить дыхательные пути от запавшего языка, приподнимите ребенку подбородок и отведите голову назад.
Если вы подозреваете у ребенка травму позвоночника, выдвиньте его нижнюю челюсть вперед, стараясь при этом не двигать голову и шею. Рот ребенка должен оставаться открытым.

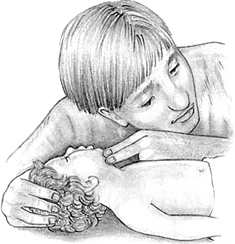
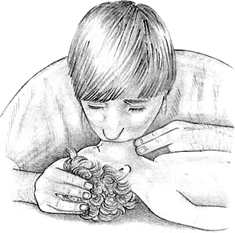
Если ребенок не дышит, приступайте к искусственному дыханию.
Не меняя положения головы ребенка, плотно обхватите своими губами его нос и рот. Сделайте неглубокий вдох и произведите 2 осторожных вдувания воздуха длительностью по 1 секунде каждое, с паузой между ними.
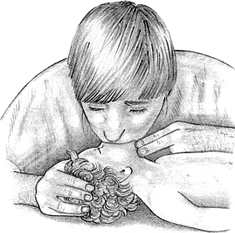
Если грудная клетка во время искусственного дыхания не приходит в движение, измените положение головы ребенка и сделайте еще 2 вдувания воздуха.
Если грудная клетка во время искусственного дыхания не приходит в движение, значит, дыхательные пути непроходимы. См. «Инородное тело в дыхательных путях у ребенка до 1 года, с потерей сознания».

Если пульс есть, продолжайте искусственное дыхание, производя по 1 вдуванию воздуха каждые 3 секунды. Через каждые 20 вдуваний проверяйте пульс.
Через 1 минуту вызовите неотложную помощь. Потом продолжайте искусственное дыхание с проверкой пульса.
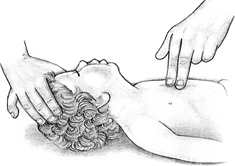
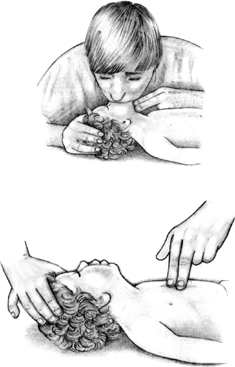
Если пульса у ребенка нет, начинайте непрямой массаж сердца.
Не меняя положения головы ребенка, положите 2 пальца на середину его грудины чуть ниже сосков. В течение 3 секунд резко нажмите на грудину 5 раз так, чтобы грудина каждый раз опускалась на 1,5—2,5 см. Нажимайте на грудину плавно и ритмично, не отрывая от нее пальцев.

|
|
© Издательство «Практика», 2011 |